NEWS お知らせ
2022.3.18 2022年4月からの不妊治療 保険適用に関してのお知らせ(3月18日一部更新)
2022年4月より、人工授精、体外受精も保険適用になります。
今回は2022年3月現在で決定している保険適用の概要についてご紹介します。
保険診療を受けることができる患者様は基本的には検査等で不妊症と医師が診断した患者様のみになります。
本ページ右下に出現するbotでもチャット形式で不妊治療の保険適用について検索ができますのご利用ください。
保険診療を受けることができる患者様は基本的には検査等で不妊症と医師が診断した患者様のみになります。
また、不妊治療を保険適用で受けるためには婚姻関係の証明が必須です。法律婚に関しては戸籍謄本・抄本または婚姻届受理証明書を持参頂き、婚姻関係確認書に夫婦2人で署名して頂く必要があります。事実婚の場合は戸籍での確認はできませんが、夫婦2人で婚姻関係確認書の記載・署名を頂く必要があります。
また、保険診療に関しては掲載した金額の組み合わせで総費用が決まりますので、患者様個々で負担額は異なります。
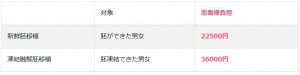
①人工授精について
人工授精に関しては、新たに下記費用が患者様の負担額になります。

※上記以外に経腟超音波検査、薬剤等は別途費用が発生します。
②生殖補助医療(体外受精等)について
下記は年齢が治療の開始日において43 歳未満である場合に限って保険適用(3割負担)となります。したがって43歳以上で開始する場合は、下記料金体系は適応にはなりません。
・体外受精開始に関しては、下記費用が患者様の負担額になります。
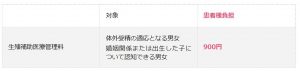
・採卵に関しては、下記費用が患者様の負担額になります。今までと変わった点は、採卵だけでは回数制限がなく保険適用(3割負担)で施行可能という点です。
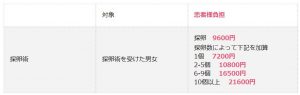
※上記以外に経腟超音波検査、薬剤等は別途費用が発生します。
・採取できた卵子を受精するにあたり、下記費用が患者様の負担額になります。今までと変わった点は個数で金額が変わります。
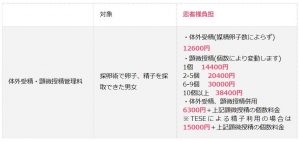
・胚培養を行うにあたり、下記費用が患者様の負担額になります。

・胚凍結にあたり、下記費用が患者様の負担額になります。今までと変わった点は胚凍結維持も3年までは保険適用(3割負担)ですが、それを超える、もしくは妊娠等により不妊症に係る治療が中断されている場合であって、凍結維持延長希望の場合には下記料金体系は適応にはなりません。

・胚移植に関して、下記費用が患者様の負担額になります。今までと変わった点は、
①治療開始日の年齢が40 歳未満である場合は、患者1人につき6回まで保険適用(3割負担)可
②治療開始日の年齢が、40 歳以上43 歳未満である場合は、患者1人につき3回まで保険適用(3割負担)可
※第2子希望で胚移植をする場合は、その胚移植を開始する年齢で①または②を適用(1人分娩後は回数はリセットされます)
※治療開始日の年齢は、最初の胚移植術に係る治療計画を作成した日における年齢をいいます。つまり、初めて採卵-胚移植を計画した日により保険適用回数が①または②で変化します。
※上記以外に経腟超音波検査、薬剤は別途費用が発生します。
これらの他オプション治療として、下記は選択した場合に下記費用が患者様の負担額になります。

治療開始年齢・胚移植回数に関しては下記図を参考にしてください。
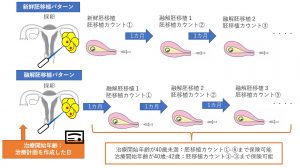
採卵や胚移植など生殖補助医療の保険適用は43歳未満の方が対象です。43歳以上の場合は自費診療になります。しかし、本年度の上半期(2022年4-9月)に限り、43歳、40歳になる方に関しては救済措置があります。まず、2022年4月1日~9月29日までに43歳に達する方は、43歳に達した翌日以降の治療に関しては1回のみ保険適用での治療が可能です。また、2022年4月1日~9月29日までに40歳に達する方は、40歳以降に治療を開始した場合でも9月30日までに治療を開始すれば40歳未満での保険適用の胚移植の回数制限の基準を40歳未満と同等の6回で設定可能です。
また、2022年3月からの移行期に関しては、年度をまたぐ1回の治療のみ、自費診療となり助成制度が使用できます。移行期の経過措置として助成金の対象となります。具体的には、下記の3パターンが多いかと思います。
・2022年3月以前に採卵、胚凍結を行い、4月以降にその採卵で得た胚の初回の融解胚移植を行う
・2022年3月より採卵のための準備として調節卵巣刺激として内服薬や注射が始まり、4月初旬に採卵を行う
・2022年3月後半より胚移植スケジュール(ホルモン製剤使用)が始まり、胚移植日が4月初旬になる
上記3パターンに関しては自費診療および助成金支給の対象となります。
また、2022年3月以前に採卵し胚移植するも妊娠せず、その採卵で得た凍結胚が複数あり、4月以降にそれら凍結胚を融解胚移植する場合に関しては、4月以降の胚移植は保険診療の対象となります。
参照
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/kodomo/kodomo_kosodate/boshi-hoken/funin-01.html
当院は保険診療とは別に自費診療での体外受精も行います。
保険診療で使用できる薬剤は添付文章の用量に記載された用法・用量で使用することが原則です。また経腟超音波検査での診察回数、ホルモン採血の回数も保険適用下では回数制限があります。したがって、ある一定のルールでの卵巣刺激となるため標準化医療にはなるといえます。
もともと生殖医療は患者様個々で卵巣の反応や着床能などが異なるため、個別化した医療を目指し世界各国で色々な研究が進行して発展している医療です。日本でも数々の医師が異なる背景のすべての患者様を妊娠・出産というゴールに向かえるように患者様個々の状態を重要視し個別化医療が発展しつつありました。しかし、今回の保険適用による標準化医療は、医師の実力問わず診療の質が一定に担保されるというメリットはありますが、一般的な方法では妊娠が難しい、個別に対応する必要が多くある生殖医療に関しては、相反する考えではないかと考えられます。
また、保険診療にはなりますが、胚移植回数制限が設けられているため、40歳未満では6回、43歳未満では3回のチャンスの中でより妊娠率の高い胚(良好グレードな胚盤胞)を移植する必要があります。
とりあえず移植ではなく、本当に妊娠する胚を移植すべきと考えられます。そして採卵の回数制限はないという点は良いのですが、年齢とともに卵子・精子の質の低下が起きるため、1回の採卵当りのパフォーマンスを最大限引き出す必要があると考えています。しかし、これまでの日本の生殖医療の実績は自費診療でのパフォーマンスが大前提です。コストも重要な要素ですが、保険の胚移植回数を考慮し自費での採卵周期選択も必要になることがあるかもしれません。今後は保険か自費か、費用対効果を考慮し、医師患者間の相談がより重要になると考えられます。
したがって当院としては患者様個々の状態や経過を考慮しながら、保険診療だけではなく自費診療における体外受精などもご提案させていただくことがあります。
保険診療、自費診療と混乱することが多いかとは思いますが、不明な点に関しては医師やスタッフにご相談ください。
我々、生殖医療に従事している医師は、当院に通うすべての患者様が妊娠、出産に至るように手助けすることを使命として日々診療を継続していく所存です。何卒宜しくお願い致します。
医療法人小塙医院 小塙 理人
つくばARTクリニック院長 吉田 丈児

